□
肝細胞癌・肝癌・肝臓がん・肝臓癌における漢方医学療法
漢方医学療法研究会は漢方医学療法が、がん闘病者の治療の福音になればと研究を重ねてきました。
漢方医学療法の作用の一部を闘病者の声として頂いており、声の中から重要度の高い項目に関しての資料をご用意しました。
当研究会の研究成果や実績については「
漢方医学療法のがん治療研究における成果」をご覧ください。
肝臓がん(肝細胞癌・肝癌)で行う漢方医学療法
肝臓は腹部の右上に位置する臓器で、血管系から入ってくる酸素や栄養素などを処理して貯蔵や必要に応じて使用することで人体に様々な恩恵を与えている臓器です。
肝臓の主な役割
1. 代謝:体内に取り入れられた糖、脂肪、たんぱく質などを扱いやすいエネルギー源に加工して貯蔵しておきます。
2. 解毒:食事に含まれる人体に有害な成分を分解することで無力化させます。
3. 脂肪分消化の補助:肝臓で作られる胆汁は脂肪の消化を助け、体内の老廃物を排出する役割を持っています。
肝臓の病は早期発見が難しい
肝臓は非常にデリケートな臓器で、生活習慣の軽度の乱れが様々な病を引き起こす原因にもなります。
肝臓は初期症状の自覚のしにくさから「沈黙の臓器」と呼ばれることもあり、初期症状は軽い疲労感や食欲減衰など体感することが難しいほど軽度な場合が殆どです。
ですが、症状が軽さから放置して症状の悪化した場合は肺炎や肝不全、肝臓がん(肝細胞癌)の発生原因にもなり放置することは望ましくありません。
肝機能低下患者に見られる主な症状
・貧血
・倦怠感
・発熱
・食欲不振
・睡眠障害(不眠症状や過度の眠気)
・低アルブミン血症(腹水、胸水、浮腫)
肝臓がんについて
肝臓のがんは肺炎などの病が原因として肝臓から発生する原発性肝がんと血管を通して他臓器から転移してくる転移性肝がんがあります。
肝臓を原発とするがんの場合、9割程が肝細胞がんで1割程が胆管細胞がんであり、一般的には肝臓のがんとは肝細胞がんを指します。
がんの場合もその他の病と同じく、病を示唆する症状も軽い圧迫感を感じる程度の軽さのため見過ごされやすく初期段階で自覚することが難しいといえます。
肝臓のがんは自身が癌であるという認識がないまま症状が進行してしまうことも珍しくありません。(がんは発見の早さが完治や治療の成功率に大きく関与しています。)
肝臓がん対策に関して
肝臓がんの主な発生要因は肝炎による炎症と再生の繰り返しによる遺伝子の突然変異だといわれています。
肝臓の解毒機能を助けるアリシンが含まれるニンニクや玉ねぎや、フラボノイド効果やペクチン効果によって肝臓の炎症を防ぐ、りんご、グレープフルーツなどを適量食生活に取り入れることで肺炎に対する対策を行い、定期的な検査や予防のための肝炎ワクチンの摂取を行うことが大切です。
肝臓がん患者に見られる主な症状
・腹水
・食欲不振
・むくみ
・尿の濃染
・黄疸
・全身の倦怠感
・不眠
・播種性血管内凝固症候群(DIC)
・低たんぱく
・全身の倦怠感
・下痢
・貧血
・痛み
・難治性がん疼痛(神経障害性疼痛)
がんの主だった症状の原因はがん悪疫質によるもの
進行がん患者の多くに見られる悪液質の改善はがん治療においてとても重要な要素です。
上記に示した肝臓がんでみられる症状の殆どはがんによる悪影響の主要因で慢性的な栄養失調状態である
がん悪液質が原因となっています。
悪液質は症状の進行に伴って、低栄養状態による大幅な体重の減少や消耗状態を引き起こします。
この症状が深刻化すると臓器機能の障害や消耗によって患者は死に至ります。
悪液質は全身の脳神経や肝臓に作用することで、疼痛や貧血、臓器機能の障害などの原因にもなることが分かっており、がん患者全体の死亡原因の1/4以上を占めているとも言われています。
この悪液質による栄養失調は単純な食事や栄養サポートなどで改善することは難しく、悪液質の進行は患者の予後やQOLを悪化させる原因となっています。
悪液質の発生機序はいまだに不明点も多いですが、近年の研究で炎症性サイトカインが大きく影響を及ぼしていることが示唆されおり、抗がん剤や放射線などによるがん治療は細胞にダメージを与えて炎症性サイトカインの過剰産生を誘発するため、悪液質に陥りやすい状況を作り出す原因にもなっています。
日本冬虫夏草の肝臓がんに対する有効性について
漢方医学療法研究会は世界で初めて虫草菌類の持つ抗腫瘍性に着目し、その成果を学会で発表した
自然薬食微生物研究所所長の矢萩信夫を中心として、発足より20年以上に渡り、東北大学、東北医科薬科大学、金沢大学、長崎国際大学などの共同研究機関と共に研究を進めてきました。
研究や臨床実験の成果として明らかとなった有効性については学術論文にまとめられ、日本薬学会などで公開、発表を行ってきました。
以下の期待できる作用はこれらの中から肝臓がん治療と関係性の深い研究成果を抜粋したものです。
1. ミリオシンによる炎症性サイトカインの抑制
(悪液質の悪化防止、改善)
2. エリスロポエチンの産生増強とヘプシジンの産生抑制による
癌性貧血の改善
3. 冬虫夏草特有の免疫増強物質(多糖、ペプチド、遊離アミノ酸などの混合物)による消化管免疫の増強
(抗腫瘍性強化)
4. コルジセピンによる
がん細胞の増殖阻害
5. メラトニン増強による細胞の酸化阻止
(がんの増殖や転移予防)
6. 選択的に細胞性免疫(Th1)を活性化させ、
がん細胞を攻撃しやすい環境を作る
7. テルペノイド、フラボノイドの働きによってマクロファージを
がん細胞の攻撃に誘導する
・ミリオシンによる炎症性サイトカインの抑制(悪液質の悪化防止、改善)
炎症性サイトカインはがん悪液質発生の主要因にもなっており、がんの進行や転移にも大きく関与していると考えられています。
つまり炎症性サイトカインの動きを抑制することは、ほぼ全てのがん部位治療において重要な要素となっています。
東北大学との共同研究によって日本冬虫夏草の一つである
ツクツクホウシタケには炎症性サイトカインの活性化を抑制する成分であるミリオシンが多く含まれていることがわかりました。
ミリオシンによって炎症性サイトカインの産生を阻害することでがんの直接的な死因となるがん悪疫質を改善する作用が期待できます。
ミリオシンからは「FTY720」という新薬も開発されており、これは免疫抑制作用による、臓器移植の拒絶反応抑制や自己免疫疾患、C型肝炎ウィルスなどの治療薬として扱われています。
肝細胞癌・肝癌・肝臓がん治療に不安や行き詰まりを感じたり、化学療法(抗がん剤治療)の副作用の軽減、全身状態の改善、QOL(生活の質)の向上、延命、治癒を目指す肝癌・肝臓がんの治療法を検討されている方。
西洋医学との併用、あるいは西洋医学以外のアプローチ方法もございますので、
肝細胞癌・肝癌・肝臓がん治療無料相談よりお問合せ下さい。
□
肝細胞癌・肝癌・肝臓がんとは
肝臓に発生する悪性腫瘍の総称で、大きくは肝臓が発生元である
原発性肝癌と、他臓器で発生したがんが肝臓に転移した
転移性肝癌(二次性腫瘍)の二つに分けられます。
原発性肝癌の大部分は肝細胞癌 (hepatocellular carcinoma; HCC) であることから「肝癌」という言葉は狭義に「肝細胞癌」を指す場合があります。
原発性肝癌はさらに組織型によって分類されます。
上皮性腫瘍
良性:肝内胆管腺腫など。
悪性 肝細胞癌:肝臓の実質である肝細胞から発生する癌。
日本では原発性肝癌の約90%。その原因の多くがC型肝炎(約72%)によるもので、以下B型肝炎(約17%)、NASH、アルコール性肝炎、原因不詳と続きます。
胆管細胞癌:肝臓内の胆管から発生する癌。(胆管癌として扱います)
日本では原発性肝癌の5%程度。
そのほか稀なものとして上記の混合型や肝芽腫などがあります。
非上皮性腫瘍 良性:血管腫など。
悪性:血管肉腫など。
その他の腫瘍:孤在性線維性腫瘍など。
造血細胞性およびリンパ性腫瘍
二次性腫瘍(転移性肝癌):他の臓器のがんが肝臓に転移したもので、細胞の組織型は原発巣の組織型です。
肝細胞癌・肝癌・肝臓がんの多くは慢性肝炎・肝硬変から発生する。
C型肝炎:70~80%で最多
C型肝炎が原因の場合にはほとんどが肝硬変を経て発症する。
発癌率は年7~8%であり、6年から7年で50%が発癌する。
B型肝炎:10%~20%
B型肝炎では肝硬変へ至る前の、慢性肝炎から発症することも多く、B型肝炎ウイルスはDNAウイルスでありHBV遺伝子が感染肝細胞の癌遺伝子を活性化しているためと考えられている。
アルコール性肝障害
発生率は高くないが肝硬変を経て、発症する場合も多い。
非アルコール性脂肪性肝炎(NASH: non alcohlic steato-hepatitis)
NASHは、飲酒習慣のない脂肪肝患者に発生する慢性肝炎で、肝硬変への進展と、肝細胞癌の発生が多く報告されています。
ヘモクロマトーシス:極めて稀 鉄の肝臓への沈着を生じ、肝硬変へ移行していく。
アフラトキシン暴露:極めて稀 カビ毒アフラトキシンに汚染された工業原料米(事故米)が食用として流通し問題となった。
肝細胞癌・肝癌・肝臓がんの症状
肝細胞癌は多くの場合は慢性肝炎や肝硬変を持つ患者におこり、症状や兆候は肝硬変の進行を示唆するものとなるので肝細胞癌そのものでの症状は初期には全くみられません。
進行するに従って肝不全症状(肝性脳症,黄疸,出血傾向,腹水,浮腫、倦怠感、不眠、など)がみられます。
他の癌同様、転移、周辺臓器の圧迫による症状(食欲不振、胃の圧迫感、背中の痛み、吐き気、等)もみられます。
また頻度は低いが腫瘍随伴症候群がおこることもあります。
下痢(血管作動性腸管ペプチド)や高脂血症、低血糖、多発性筋炎、RS3PE、後発性ポルフィリン症や異常フィブリノーゲン症、高カルシウム血症、赤血球増加症などがおこることもあります。
肝細胞癌・肝癌・肝臓がんの予防
肝細胞がんの 90%近くは、C型肝炎ウイルスやB型肝炎ウイルスの感染が原因という点です。
つまり、C型肝炎ウイルスやB型肝炎ウイルスに感染しているかどうかをチェックし、それらに起因する慢性肝炎を発症していないかどうかをチェックすることで、肝がんの可能性をある程度知ることが可能なのです。
現在、日本にはC型あるいはB型肝炎ウイルスに感染していながら、自分では知らない人、あるいは治療を受けていない人が150万人~200万人もいると推定されています。
そのため、厚生労働省や社団法人日本肝臓学会などによって、検診でC型肝炎ウイルスなどの感染の有無を調べ、慢性肝炎などになっている場合には積極的に治療をすることで、肝がんを予防する対策が進められています。
肝がんは40歳代から増えはじめ、とくに60歳代からは急増します。
中高年の方は、 C型肝炎ウイルスなどの有無を調べることが望まれます。
肝細胞癌・肝癌・肝臓がんのリスク因子
・肝硬変
・慢性C型肝炎や慢性B型肝炎
肝炎の活動性がなくてもウイルスキャリア状態はリスクとなります。
またC型肝炎では抗ウイルス療法でウイルスが消えた人でも、発がんのリスクが低いならも残りますので“治癒”しても注意が必要です。
・非アルコール性脂肪肝炎
・アルコール性肝疾患
がんの知識と情報「発がん(癌)の原因はなにか?」
「親電子性物質は、環境ストレスを高める発癌物質です」
「がん(癌)のイニシエーター 慢性炎症」を参照ください。
□
肝細胞癌・肝癌・肝臓がんの検査と診断
肝細胞癌・肝癌・肝臓がんの主な検査
血液検査で肝機能や肝炎ウイルスに感染の有無を調べます。
C型・B型肝炎ウイルスに持続感染している人(キャリア)は、定期的な検査を受けて肝臓の調子をチェックする必要があります。
B型肝炎では、キャリアは多くの場合肝機能は正常で、肝炎や肝硬変がなくても肝臓がんが発生することがあります。
一方C型肝炎では慢性肝炎から肝硬変になると肝臓がんの発症リスクが高まります。
【血液検査】
一般肝機能検査:慢性肝炎や肝硬変の発見や経過を見るため、定期的に肝機能をチェックします。
一般肝機能検査は、特定健診などの定期健診の血液検査の項目にも入っていますが、肝炎の活動性を示すASTやALTが正常範囲でも肝臓がんが発生していることがあるので、これらの数値だけを見ていたのでは不十分です。
・AST(GOT)とALT(GPT)
肝細胞が破壊されると、血液中に流出する酵素。炎症の程度の目安になります。
慢性肝炎の病状には波があるため、病状が進行していても数値が上がらないこともあります。
またこれらの数値が高ければ肝炎の活動性が高い状況で、C型肝炎では肝臓がんの発症るリスクも高まります。
しかしB型肝炎では、これらの数値が正常でも肝臓がんが発生る頻度はC型肝炎より高いです。
・γ-GTP
肝臓内の胆管で作られる酵素。アルコール性の肝炎や肝硬変、非アルコール性脂肪肝炎ときは、高値になります。大きな肝臓がんができると上昇しますが、2cm未満の肝臓がはほとんどの場合、正常範囲です。
・血小板数
血液を固める働きをする血液成分。進行した慢性肝炎や肝硬変のときは数値が下がります。
【肝炎ウイルス抗体検査】
感染の有無や感染の既往、予後の判定などに重要な血液検査です。
C型肝炎ウイルス検査:まずC型肝炎ウイルスの抗体を測定するHCV抗体検査を行い、陽性(+)か陰性(-)かを判定し、陽性の場合はその量(HCV抗体価)を調べます。
さらに現在感染している人(HCVキャリア)と、過去に感染して治癒した人(感染既往者)とを区別するために、HCVコア抗原検査(C型ウイルス肝炎の抗原を調べる検査)とHCV-RNA定量検査(C型肝炎ウイルスの遺伝子の一部を増幅して、血液中のごく微量のC型肝炎ウイルスを検出する検査)を組み合わせて判断します。
C型肝炎ウイルスに一度かかってウイルスがいなくなった人(感染既往者)やインターフェロン治療などでウイルスが駆除できた人でも、HCV抗体は陽性のままで続くので、ウイルスの定量検査は鑑別に重要です。
B型肝炎ウイルス検査:血液中に存在するB型肝炎ウイルスのS抗原(HBs抗原)を測定し、陽性(+)であればB型肝炎ウイルスの持続感染が疑われます。
HBs抗原が検出された場合は、肝臓内でB型肝炎ウイルスが増殖しており、血液中にも存在することを示唆しています。
さらにHBe抗原やHBe抗体、B型肝炎ウイルスの核酸定量検査などを行い、ウイルスの活動性を評価します。
【血液検査(腫瘍マーカー)】
・AFP(アルファ型胎児性タンパク)
・PIVKA-II(ビタミンK欠乏性異常プロトロンビン)
【画像診断】
・超音波検査(エコー検査)
・MRI検査
・CT検査
・腹部血管造影検査
以上の検査で、肝細胞癌であるか否かはほぼ確定が出来ます。
肝細胞癌の場合は、自覚症状が出現してから病院を訪れるのでは進行していることが多く、肝細胞癌の高危険群に属する人は日頃からの定期検査がぜひとも必要です。
定期検診の間隔は、単に「肝炎ウイルスに感染している」だけで他に異常がなければ1年に1回で十分です。
肝炎ウイルスの感染に加えて、肝機能に異常がある時は半年に1回は必要で、肝細胞癌はまだないもののAFPやPIVKA- IIが軽度上昇している場合は3ヶ月に1回の頻繁な検診が必要です。
高危険群ではない人については、肝細胞癌になる確率は極めて低く、肝細胞癌を意識した定期検診は必要ありません。
【病理検査】
腫瘍生検:肝細胞癌か否か診断が困難な場合は肝臓の腫瘍の組織の一部を採取し顕微鏡で観察して、良性か悪性か、悪性であればその性質や悪性度を詳しく調べます。
超音波画像を併用して肝臓の位置を把握しながら行ったり(超音波ガイド下肝生検)、腹腔鏡を用いて生検用の針を肝臓に刺し、肝臓の腫瘍の組織の一部を採取する方法があります。
造影CT検査などで診断が確定すれば腫瘍生検は行いません。
がん(癌)治療の知識と情報の「がん(癌)診断と病期(ステージ)診断に行われる検査の種類と内容」を参照
□
肝細胞癌・肝癌・肝臓がんの病期(ステージ)分類
肝細胞癌の進行度は、基本的にはTNM分類に基づいて表現される。
ただし日本では、日本肝癌研究会による原発性肝癌取扱い規約が広く使用されています。
T因子腫瘍の個数、大きさ、脈管侵襲の3項目で決定される。
・単発であるか?
・径が2cm以下であるか?
・脈管侵襲はないか?
この3つの問いかけにNOと言った個数でステージングされる。
N因子リンパ節転移を認めるか否かである。
M因子遠隔転移を認めるか否かである。
| ステージⅠ(StageⅠ) | T1 | N0 | M0 | 3つの条件に1つも当てはまらない場合。 |
| ステージⅡ(StageⅡ) | T2 | N0 | M0 | 3つの条件のうち1つだけに当てはまる場合。 |
| ステージⅢ(StageⅢ) | T3 | N0 | M0 | 3つの条件のうち、2つに当てはまる場合。 |
| ステージⅣA(StageⅣA) | T4 | N0 | M0 | 3つの条件全てに当てはまるがリンパ節や多臓 |
| Tx | N1 | M0 | 器への転移がない。 または3つの条件とは関係なく肝臓周囲のリンパ節に転移がある場合。 |
| ステージⅣB(StageⅣB) | Tx | Nx | M1 | 3つの条件に関係なく遠隔臓器への転移がある場合 |
肝細胞癌・肝癌・肝臓がんの予後
肝細胞癌の治療がうまくいったか否か(予後)は、一般的に5年生存率であらわされます。肝臓がんの場合には、がんの状態もさることながら、その背景にある肝機能の状態に大きく左右されます。
がんでは5年生存率がよく問題となりますが、それは治療後に再発した場合の多くは5年以内に起こり、それ以降は再発や転移は少なくなるために5年生存率はがん治療の一つの指標となっています。
しかし、肝臓がんの場合、肝炎や肝硬変を伴っているケースが多く、また肝炎ウィルスも駆逐できない場合もあり、残念ながら治療後5年以降も生存率は低下してしまうからです。
□
肝細胞癌・肝癌・肝臓がんの治療をはじめるにあたり
肝臓がん (肝臓癌)の治療は、医師の協力の下で治療方針、治療期間、メリット・デメリットなどの説明を十分にうけ、患者さんが自分の価値観などを考慮し 最終的な治療方法を患者さんが主体となって決定する時代になりつつあります。
肝細胞癌・肝癌・肝臓がんの治療をはじめるにあたり「
がん(癌)治療の知識と情報」に詳しくまとめましたので参考にしてください。
また医療の進歩とともに治療方法も多様化してきており、 医師によって治療方法が異なることは珍しくなく、主治医以外の医師の意見を聞くセカンドオピニオンを求めることが必要な時代になってきました。
詳しくは「
インフォームドコンセント」と「
セカンドオピニオン」をご覧下さい。
□
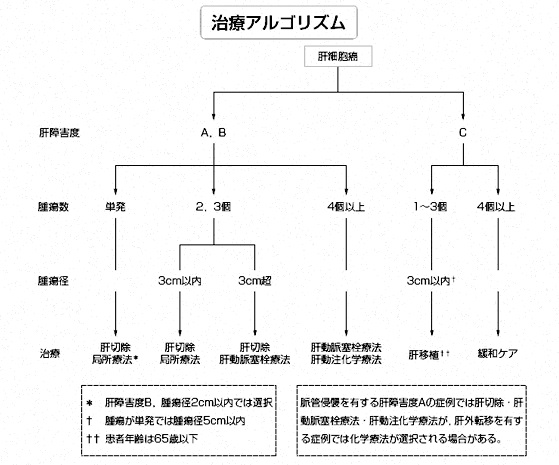
肝細胞癌・肝癌・肝臓がんの治療
肝細胞癌の治療には多数の選択肢がありますが、外科療法(手術)、肝動脈塞栓術、エタノール注入療法などが中心となります。
他にマイクロ波凝固療法、ラジオ波凝固療法、凍結療法、化学療法(抗がん剤)などもあります。
肝臓に放射線を照射すると正常や肝細胞が障害されてしまううえに発がんの恐れもあるため骨に転移した場合を除いて放射線療法はあまり行われていません。
ただ陽子線や重粒子線をつかった照射範囲を限定できる放射線治療は肝細胞癌に有効であると考えられています。
肝細胞癌の治療は、がんの進み具合(病期)、患者さんの年齢・体力、肝機能の状態、合併症の有無などから判断して治療法が選択されます。
このうち肝機能の状態はとても大切な判断材料になります。
肝臓は再生能力のとても高い臓器で、健康な肝臓は70%近くが切除されてもほぼ元通りの大きさに戻るため切除しても機能的には問題がないと考えられています。
しかし、慢性肝炎や肝硬変を患っている場合には再生能力が低下してしまうため大きく切除してしまった場合に残った肝臓の機能が十分でなく命に関わる事態になることもあります。
基本的には外科手術によってがんを含む肝臓を切除する方法が取られるのですが、肝機能が低下しているなどの理由で切除する範囲が十分でない場合には移植や手術以外の方法が選択されることになります。
外科手術(肝切除術)による肝細胞癌・肝癌・肝臓がんの治療
肝切除はがんを含めて肝臓の一部を切り取る手術で、最大の利点はがんが治る可能性がもっとも高いということです。
デメリットは合併症が起こる場合が少なからずあり、1-2%ですが手術に起因する死亡があります。
また入院期間が1-2ヶ月さらに退院してからの自宅療養が1-2ヶ月必要で長期に及ぶことがあげられます。
肝臓はひとかたまりの臓器ですが、肝臓内を走る血管の分布によっていくつかの区画に分けて考えられます。
まず大きく左葉と右葉の二つに分かれます。
左葉は外側区域と内側区域、右葉は前区域と後区域に分かれます。
さらに外側区域、前区域、後区域はさらに上下2つの亜区域に分かれ、これに内側区域と尾状葉(肝臓の後ろ側の小部分)を加えて合計8つの亜区域に分かれます。
肝臓の切り取り方は、これら肝の区画の「どこ」を「どのくらい」切除するかによって表現されます。
がんが区域をまたいでいる場合には複数の区域を切除します。
肝機能が低下していて大きく切除できない場合には安全のために、亜区域切除や部分切除などより小さい取り方を選ぶのが普通です。
がんでない肝臓をできるだけ残し、しかもがんを取り残さないのがよい手術ということになります。
残念ながら肝臓がんは再発の非常に多いがんであり、肝切除術により完全にがん細胞を切除したとしても3-5年後までに再発する確立は70%にも達してしまいます。
しかし再発した場合でも条件によっては再手術することもできますし、下記に記すように他にいくつかの治療法がありますので落ち着いてがんに対峙するようにしましょう。
経皮的エタノール注入療法(PEIT)による 肝細胞癌・肝癌・肝臓がんの治療
経皮的エタノール注入療法とは超音波画像でがんの位置を確認しながら体外から100%エタノール、すなわち純アルコールを肝臓がんの部分へ注射して、アルコールの化学作用によりがん組織を死滅させる治療法です。
エタノールにはタンパク質を凝固させる作用があり、エタノールを注入された癌細胞は瞬時に固まって壊死します。
問題点としては体内の直接見えない部分にあるがんの位置をいかに正確に把握しエタノールを接触させられるか、がん以外の部分へのエタノールの接触を最小限にとどめ副作用を抑えられるかが重要になってきます。
エタノールは正常な肝細胞も破壊してしまうため、多量のエタノールを注入してしまうと広範囲にわたり肝細胞が壊死してしまい肝臓の機能が失われてしまいます。
また、肝がんが超音波画像で見えにくい場合や、がんが肝臓内部の重要な血管に接している場合にはアルコール注射が安全かつ十分にできないこともあり、すべての場合で可能とは限りません。
一般にがんの直径が3cm以下で、がんの個数は3個以下がこの治療の対象とされています。しかし、よい効果が得られるのは2cm以下のもので、2cmを超えるとアルコールとの接触が完全に行うことができない場合もあり、治療成績は落ちます。
黄疸や腹水が見られるほど肝機能が低下している患者さんに対しても治療ができない場合があります。
エタノール注入療法は癌の大きさや個数に応じて複数回の治療を行うことになります。
副作用は塞栓術に比べて軽微で3-4日毎に治療を行うことができます。
マイクロ波凝固(MCT)療法による 肝細胞癌・肝癌・肝臓がんの治療
マイクロ波凝固療法は、電子レンジにも使われているマイクロ波を利用してがんを焼いて殺す治療法です。
電子レンジはマイクロ波を使って水分子を振動させ食べ物を加熱しますが、この治療法では体表から長い針を刺し、針の先からマイクロ波を出します。
この療法の問題点は、凝固温度の制御が難しく、がん以外の正常な組織も焼かれてしまう危険性があり、肝臓の周りの臓器までも傷ついてしまうリスクが残されることと、穿刺針がやや太いこと、凝固巣がやや狭いことなどが挙げられます。
ラジオ波凝固療法(RFA)による肝細胞癌・肝癌・肝臓がんの治療
マイクロ波より周波数が低いラジオ波を用いて病変に入れた針の周囲に熱を加え、がんを破壊する治療法です。
ラジオ波はマイクロ波と比べて温度が高くならないため正常な肝細胞や周りの臓器を焼いてしまう危険性が少なく、小さながんであれば壊死できる可能性も高く、入院期間も短縮できるという利点があり、現在積極的に行われつつあります。
肝動脈塞栓療法(TAE)による 肝細胞癌・肝癌・肝臓がんの治療
肝動脈塞栓療法は、がんが進行しているため、完全に切除できないと判断された場合や、患者さんの肝機能の状態が悪くて手術ができないと判断された場合に行われる肝臓がんの治療方の1つです。
肝動脈塞栓療法は1980年代にわが国で始まった治療法で、肝細胞癌が栄養とする動脈を詰めて「兵糧攻め」にする治療です。
それ以前には、手術で肝動脈を縛る治療法がありましたが、それに取って代わりました。足の付け根から細い管(カテーテル)を挿入し、レントゲンで見ながらがんを栄養する動脈に管を誘導して、動脈を詰める物質(塞栓物質)を注入します。
肝臓は門脈と肝動脈のふたつの血管に栄養されていますが、肝細胞癌組織はほとんどが動脈からの栄養であり、この動脈に塞栓物質を流し込むことによって腫瘍の死滅をねらいます。
がん以外の正常肝組織は動脈血流が絶たれても門脈からの血液で栄養されるため、障害を受けにくく、また、詰めた動脈は比較的早くに血流が通るようになり(再開通)、このことががん組織への別のところからの血流を発生しにくくするといわれています。
油性造影剤であるリピオドールは肝細胞癌組織に集積しやすい性質があり、これに抗がん剤を混入して塞栓術の際に併用することによってがんへのより高い抗がん剤治療効果を狙う治療法(chemo-lipiodolization)も開発され、効果をあげています。
塞栓術は、治療効果の点からは、肝切除術、ラジオ波焼灼療法に次ぐ3番目の治療法と位置づけられます。
がんの個数、場所などから上記二つの治療法が当てはまらない場合、あるいは上記の治療法と組み合わせて行われます。
治療後には、肝臓機能の一時的悪化、発熱、上腹部の鈍痛などの副作用が見られることがあります。
肝がんに対する治療成績は1年後の生存率が77.2%、3年後42.4%、5年後22.6%となっています。
肝硬変の進行で肝臓の機能が非常に弱っている場合、がんによって門脈が詰まっている場合などは、本治療法の対象外となる場合があります。
肝動脈塞栓術は1回の治療で1週間ほどの入院が必要です。
1回の治療で癌細胞が完全に壊死できなくても繰り返し同じ治療を行えばほぼ消滅させることができます。
この治療法は、がんの進み具合についての制限はほとんどなく、適応範囲が広い治療ですが、癌細胞が門脈を塞いでしまっている場合には行うことができません。
また黄疸や腹水が見られるほど肝機能が低下している患者さんに対しても治療ができない場合があります。
このように、肝動脈塞栓術は他の治療法に比べ治療対象の制限が少なく、長所も多く、最近の肝細胞癌治療成績の向上に最も寄与しています。
しかし、延命効果は多大ですが、完全に治りきる確率(完全治癒率)は低いといわれています。
動注化学療法(TAI)による 肝細胞癌・肝癌・肝臓がんの治療
血管造影という検査手技を利用してカテーテルという細い管を動脈内に挿入し、癌が栄養を取っている血管(動脈)に直接高濃度の抗がん剤注入することで癌を壊死させようとする治療法になります。
一度の注入だけでは効果があまり望めない場合には、手術で開腹して直接肝動脈にカテーテルを挿入するか、足のつけ根の動脈(大腿動脈の枝)からカテーテルを肝動脈まで進めるか、どちらかの方法でカテーテルを留置して、おなかの皮膚の下に埋め込んだ、薬液注入用の小さい貯留容器(リザーバーまたはポートと呼びます)から抗がん剤を注入します。
高濃度の抗癌剤を肝細胞癌に直接投与することが可能であり、また全身の抗癌剤の濃度も低く抑えられ、全身への副作用の頻度は低くなるものと考えられていますが、ある程度の肝機能が保たれている方には適応とはなりません。
 抗がん剤による肝細胞癌・肝癌・肝臓がんの治療
抗がん剤による肝細胞癌・肝癌・肝臓がんの治療
肝細胞癌に対する全身化学療法(点滴や経口)の効果は低く有用な抗がん剤治療は現時点でなく、慢性肝炎や肝硬変を増悪させたり、消化管の粘膜障害を起こすこともあります。このため全身化学療法が適応となるのは肝外に転移を認める場合に限られます。
肝細胞癌に対する、抗がん剤の単独投与の1、2、3年生存率はそれぞれ、17.0、5.7、2.7%(日本肝癌研究会、第11回全国原発性肝癌追跡調査報告)と低く、何も投与しなかった場合の生存率と大差なく、治療に対する十分なコンセンサスは得られていません。
放射線療法による肝細胞癌・肝癌・肝臓がんの治療
放射線療法は高エネルギーの放射線を使ってがん細胞を殺す治療方法です。
日本では肝細胞癌の場合、放射線療法はあまり行われていません。
一部肝臓細胞癌が骨に転移した場合には痛みの症状を緩和する目的で行われることがあります。
□
肝細胞癌・肝癌・肝臓がんの治療成績向上のために
肝細胞癌は、癌細胞を手術で取り除くか、ラジオ波、マイクロ波、エタノール、塞栓療法などで癌をたたく方法が現在の延命方法です。
しかし、癌になってしまった一番の原因、肝炎ウイルスや飲酒等による肝硬変や慢性肝炎による発がん原因の解決は、何もなされないままで、再発を待ち、再発を手術や他の治療で癌をたたき、再再発をと繰り返しいずれ肝機能が悪化したり、腫瘍随伴症候群やDIC、悪液質などにより命を落としてしまいます。
術前の全身状態や予後を良くすることが肝細胞癌患者さんの延命や治癒に繋がります。
□
癌(がん)の何が生命を脅かすのか
癌(がん)関連遺伝子(癌遺伝子と癌抑制遺伝子)という遺伝子群の遺伝子の変異(2個~10個)が遺伝子産物(変異タンパク質)を産生します。
遺伝子産物(変異タンパク質)は生体の生命維持に重大な支障を与え、多臓器不全や身体の衰弱を招きます。
遺伝子産物(変異タンパク質)こそ癌(がん)が生命を脅かす元なのです。
□
がん細胞が産生する遺伝子産物(変異タンパク質)の生体に対する影響
がん化した細胞の種類や発生した部位により産生される物質も異なり、がんの病態や悪性度が規定されます。
また、同じ腫瘍内にあるがん細胞でも、クローン増殖(転写)するがん細胞の増殖スピードが早く、悪性度が高い、そして同じ腫瘍内に多くのクローンが混在していると考えられます。
抗癌剤等の薬剤治療により、クローンが死滅しても別のクローンが特別な物質(薬剤耐久性遺伝子産物(薬剤治療が効かなくなる))を産生し、薬剤や免疫(免疫回避機構)に依る治療等からすり抜ける術を獲得します。
がん細胞が産生する遺伝子産物(変異タンパク質)は細胞内に産生される物質と細胞外へ産生される物質があり、細胞内にはシグナル伝達関連タンパク質、細胞外には増殖因子、癌胎児性タンパク質(CEA、AFP)、酵素、ホルモン、サイトカイン等です。
この様な事に依り、がん細胞が無知秩序で抑制不能な細胞増殖や転移、がん細胞のアポトーシス抑制(がん細胞の不死化)やがん周囲の血管新生等の能力を獲得します。
生体に対しては、全身の代謝異常、消化器機能障害、播種性血管内凝固症候群(DIC)、炎症誘導、発熱、悪液質(食欲低下、体重減少)、高カルシウム血症等、腫瘍随伴症候群と呼ばれる癌(がん)が産生した物質が血流に入って体内を循環する事で起こる症候群、特に病期(ステージ)の進んだ末期癌に多く見られます。
□
癌(がん)を克服するには次の様なことが行われなければなりません
「抗炎症」「変異物質の抑制」「免疫細胞の活性」「癌細胞の死滅」「血液の改善」「クローン阻止」「活性酸素の消去」「代謝異常の改善」等を総合的に行わなければ癌(がん)克服の道筋は見えないのです。
漢方医学療法は、これら問題に対し学術的に裏付けられる療法なのです。
お問い合わせをお考えの方はまず「
漢方医学療法を始めるにあたって」をご覧ください。
漢方医学療法に関心がある方は、
肝細胞癌・肝癌・肝臓がん治療の無料相談よりお問い合わせ下さい。

